疾患と治療
ようついついかんばんへるにあ
腰椎椎間板ヘルニア
腰椎は、5個の椎骨と、その間にあるクッション(椎間板)で形成されています。
椎間板の中心部には水分が豊富な髄核が存在し、周囲を強固な線維輪が覆っています。年齢と共に髄核の水分が少なくなり、線維輪に裂け目が生じる等、椎間板は徐々に劣化します。
髄核の部分が線維輪の裂け目から押し出され、背後の脊髄や神経根を圧迫する状態を椎間板ヘルニアと呼びます。
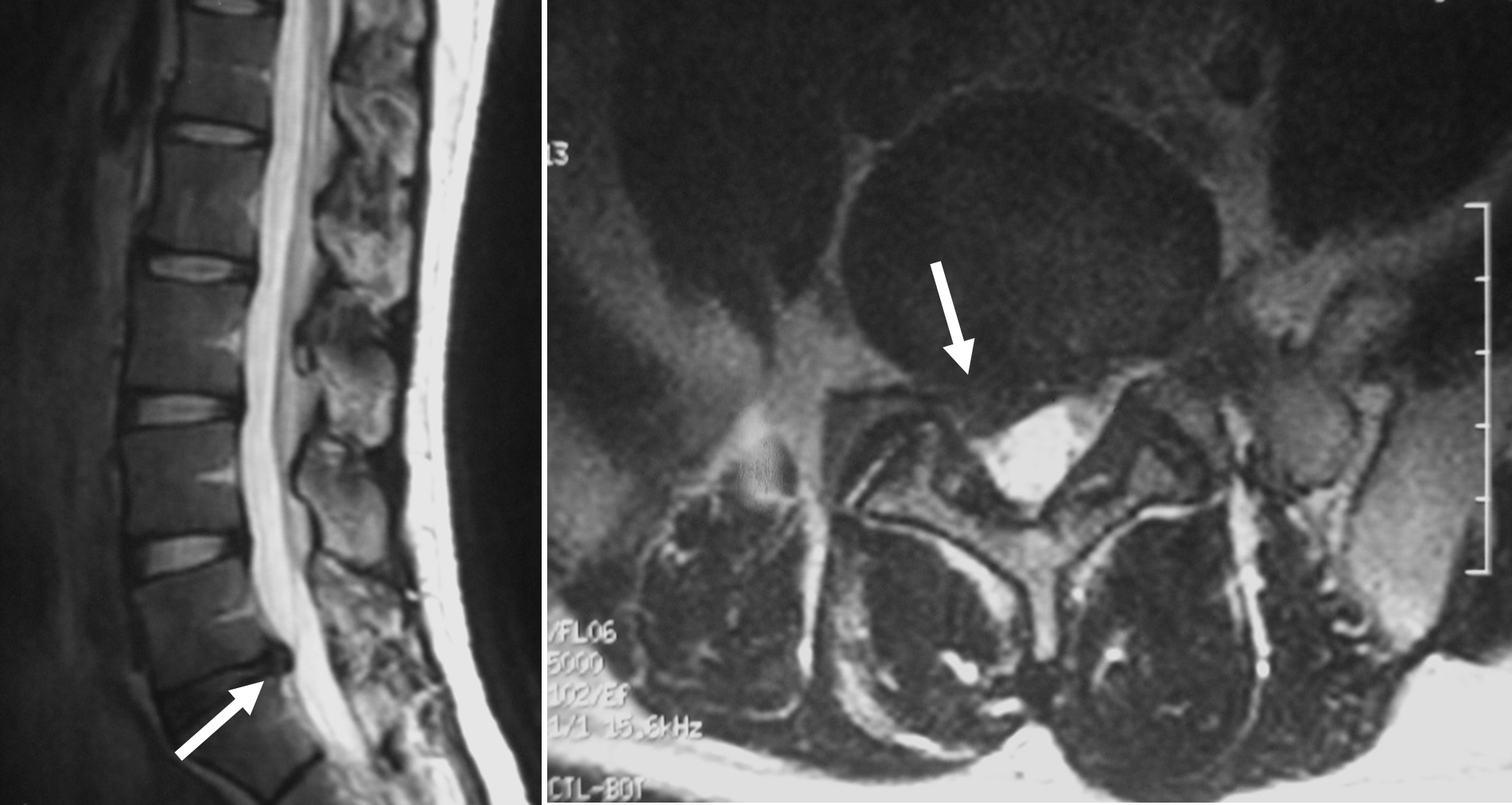
腰椎椎間板ヘルニアは20~40歳代によく見られ、男女の発生比率は約2:1とされています。主な症状としては、腰痛と臀部から足先までの痛みやしびれ(坐骨神経痛)があり、強い痛みで歩くことが困難な場合もあります。
椎間板ヘルニアは異物と認識され、免疫系の細胞によって次第に縮小することがあるため、初めは手術以外の方法である保存療法(薬物療法、装具療法、神経ブロック、物理療法、運動療法など)で経過観察します。しかし、保存療法で改善しない場合や重度の神経障害を伴う場合、または早期の社会復帰を望む方々には、手術治療が選択肢となります。特に下肢の運動麻痺や膀胱直腸の障害が急激に進む場合などは、放置していると症状の回復が見込めないため、早急に手術を行うことが重要です。
石井医師は、適切に手術の適応とタイミングを判断した上で、最小侵襲(低侵襲)手術を前向きに取り入れています。その具体的な手術法としては、全内視鏡下椎間板切除術(FESS)、内視鏡下椎間板摘出術(MED)、顕微鏡下椎間板ヘルニア摘出術などがあります。FESSは約1cmの切開で基本的に日帰り(外来)手術が可能で、MEDは約2cmの切開で行えます。
腰椎椎間板ヘルニアの最小侵襲手術の選択肢として、上記以外に傷んだ椎間板を切除し、腰椎をインプラントで制動する固定術(MIS-TLIF、LIFなど)が必要となる場合があります。











